【听课笔记-许小敏】:如何区分感染、定植与污染?
许小敏:如何区分感染、定植与污染
整理:彭志亮
作为临床医生,你是否曾感叹微生物的检验报告越来越看不懂了?血液培养出表皮葡萄球菌,痰液标本培养出非结核分枝杆菌,这些结果到底如何判断感染、定植还是污染?依从药敏结果用药却无效,临床该如何做才不会被结果误导?且听宁波市第二医院许小敏老师从微生物学角度来帮你释疑。
为什么微生物室的检验报告越来越难看明白?
血培养凝固酶阴性葡萄球菌之判断
表皮葡萄球菌、溶血葡萄球菌等凝固酶阴性葡萄球菌常寄植于正常人皮肤,有研究表明,血培养出凝固酶阴性葡萄球菌真正属于感染的只占50%,那么我们该如何判断感染呢?
不同标本鲍曼不动杆菌(Ab)培养阳性之判断
有菌部位标本或者无菌部位但有人工管道,患者有感染表现,只培养出Ab,为感染。无菌部位标本且无人工管道,无论有无感染表现,一旦培养出Ab,即为感染。具体见下图。
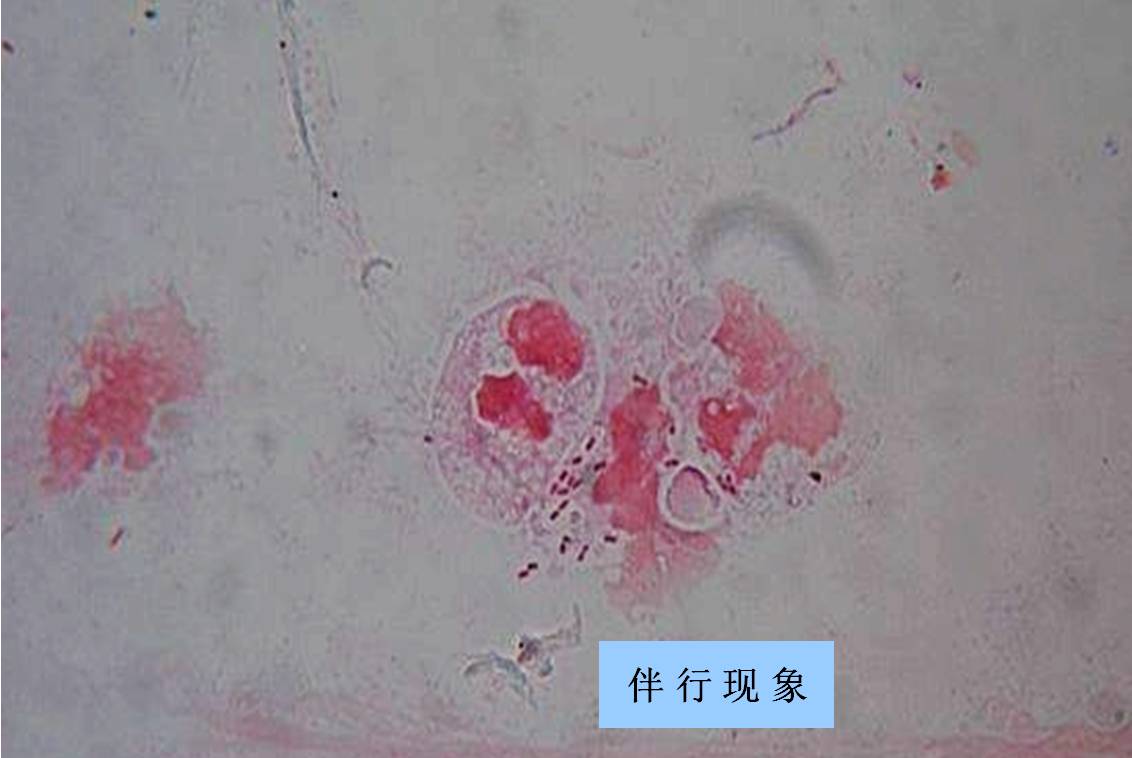
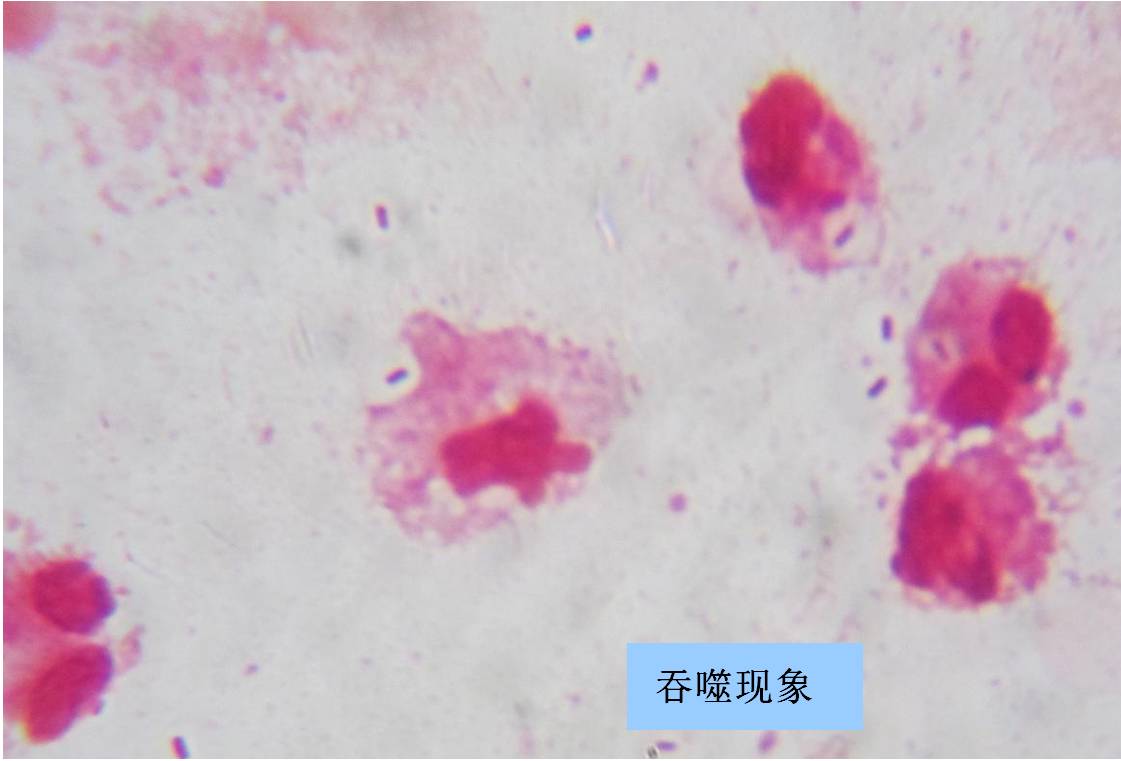
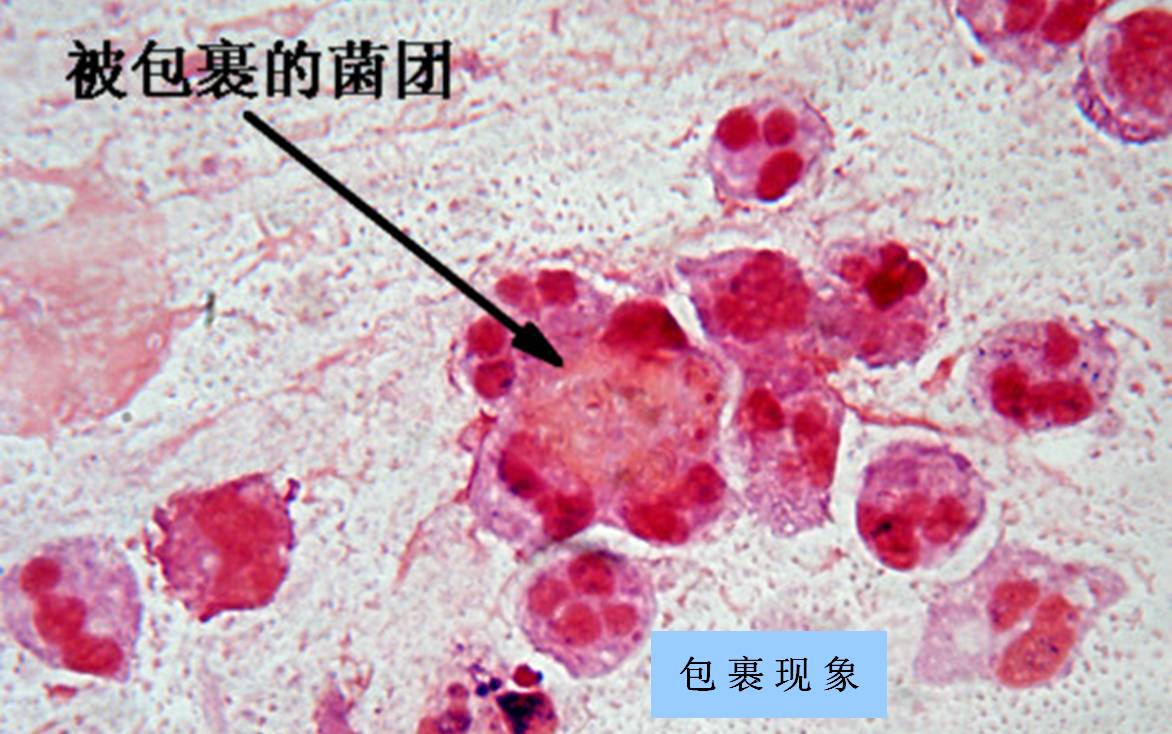
如何从标本涂片来判断感染?
如果从涂片中看到以下三种现象则提示该菌为感染
如何结合标本类型来判断感染、定植还是污染?
临床该如何做才不会被培养结果误导?
病例分析
患者,男,85岁,诊断“慢性阻塞性肺病急性加重,2型糖尿病,慢性肾功能不全”。入ICU,行气管插管后接受人工辅助通气。入院时T37.4℃,血常规WBC13.5*10^9/L(N87%),超敏C反应蛋白46.75mg/L,胸片提示双肺感染性病变。入院时采痰液标本培养(标本1),用哌拉西林/他唑巴坦经验性治疗后情况好转,拟停机拔管。在入院第二天(标本2)和第三天(标本3),都采集了痰液培养。
问题一:入院后第三天,标本1(标本合格)培养结果提示肺炎克雷伯菌(+++)生长,对哌拉西林/他唑巴坦敏感,此菌是感染还是定植?
问题二:继续予哌拉西林/他唑巴坦治疗,情况未加重,标本2和3培养结果均是鲍曼不动杆菌(+++)生长,对哌拉西林/他唑巴坦耐药,此鲍曼是感染还是定植?
问题三:继续哌拉西林/他唑巴坦治疗,情况好转,停机拔管,查血常规WBC8.4*10^9/L(N70%),PCT0.1ng/ml,停机1天后,患者再次出现黄痰、痰量增多,再度插管,复查WBC12.0*10^9/L(N83%),PCT0.78 ng/ml. 采集痰液培养(标本4),更换亚胺培南,无明显缓解,3天后标本4培养结果为鲍曼不动杆菌(+++)和铜绿假单胞菌(+++),均对哌拉西林/他唑巴坦和亚胺培南耐药,此两菌是感染还是定植?
问题四:换用头孢他定+丁卡治疗,患者情况好转,再次停机拔管,转入呼吸科病房,再次采集痰液培养(标本5),培养结果标本5:白色念珠菌(+++)和鲍曼不动杆菌(++)。怎么判断?

[本文图片来源于互联网,如有侵权请告知]
图文编辑:独白
审稿:赵静 孙庆芬
整理:彭志亮
作为临床医生,你是否曾感叹微生物的检验报告越来越看不懂了?血液培养出表皮葡萄球菌,痰液标本培养出非结核分枝杆菌,这些结果到底如何判断感染、定植还是污染?依从药敏结果用药却无效,临床该如何做才不会被结果误导?且听宁波市第二医院许小敏老师从微生物学角度来帮你释疑。
为什么微生物室的检验报告越来越难看明白?
- 疾病谱的改变:如以前治疗尿路感染可以用三代头孢,随着耐药菌的增多,甚至社区感染中产ESBL菌的增多,现在都变的无效了。
- 感染性疾病病原谱改变:如肺部感染中标本抗酸染色阳性,以前我们会想到结核杆菌,但是现在非结核分枝杆菌也明显增多。
- 检验技术的发展以及对微生物的认识深入,使得以前很难鉴定的细菌越来越多的被发现。
- 医生本身的问题:有些临床医生自身缺乏训练和经验积累,以及缺乏专业的指导,甚至有些医生本身就对这方面知识缺乏兴趣,感觉对临床用药没有什么帮助。
血培养凝固酶阴性葡萄球菌之判断
表皮葡萄球菌、溶血葡萄球菌等凝固酶阴性葡萄球菌常寄植于正常人皮肤,有研究表明,血培养出凝固酶阴性葡萄球菌真正属于感染的只占50%,那么我们该如何判断感染呢?
- 临床判断方法:满足两项SIRS标准+有CVC,高度怀疑为感染菌
- 准确判断方法:两次不同部位的血培养一致,且临床症状相符
不同标本鲍曼不动杆菌(Ab)培养阳性之判断
有菌部位标本或者无菌部位但有人工管道,患者有感染表现,只培养出Ab,为感染。无菌部位标本且无人工管道,无论有无感染表现,一旦培养出Ab,即为感染。具体见下图。
如何从标本涂片来判断感染?
如果从涂片中看到以下三种现象则提示该菌为感染
如何结合标本类型来判断感染、定植还是污染?
临床该如何做才不会被培养结果误导?
- 把握好正确的送检时机:应在开始经验性使用抗菌药物时或者在现有药物疗效不佳,需要考虑换药时。注意:临床有改善或已送检过且临床变化不大时,不要盲目送检!
- 微生物检验结果是辅助检查,需结合临床判定其意义,且受标本质量、技术方法和检验者经验等多种因素影响,故分离到细菌/真菌≠致病菌≠需要用或换抗菌药。
病例分析
患者,男,85岁,诊断“慢性阻塞性肺病急性加重,2型糖尿病,慢性肾功能不全”。入ICU,行气管插管后接受人工辅助通气。入院时T37.4℃,血常规WBC13.5*10^9/L(N87%),超敏C反应蛋白46.75mg/L,胸片提示双肺感染性病变。入院时采痰液标本培养(标本1),用哌拉西林/他唑巴坦经验性治疗后情况好转,拟停机拔管。在入院第二天(标本2)和第三天(标本3),都采集了痰液培养。
问题一:入院后第三天,标本1(标本合格)培养结果提示肺炎克雷伯菌(+++)生长,对哌拉西林/他唑巴坦敏感,此菌是感染还是定植?
问题二:继续予哌拉西林/他唑巴坦治疗,情况未加重,标本2和3培养结果均是鲍曼不动杆菌(+++)生长,对哌拉西林/他唑巴坦耐药,此鲍曼是感染还是定植?
问题三:继续哌拉西林/他唑巴坦治疗,情况好转,停机拔管,查血常规WBC8.4*10^9/L(N70%),PCT0.1ng/ml,停机1天后,患者再次出现黄痰、痰量增多,再度插管,复查WBC12.0*10^9/L(N83%),PCT0.78 ng/ml. 采集痰液培养(标本4),更换亚胺培南,无明显缓解,3天后标本4培养结果为鲍曼不动杆菌(+++)和铜绿假单胞菌(+++),均对哌拉西林/他唑巴坦和亚胺培南耐药,此两菌是感染还是定植?
问题四:换用头孢他定+丁卡治疗,患者情况好转,再次停机拔管,转入呼吸科病房,再次采集痰液培养(标本5),培养结果标本5:白色念珠菌(+++)和鲍曼不动杆菌(++)。怎么判断?
在讲课中许老师还提到:临床中很容易被这么多的痰培养结果所误导,所以我们送痰前要三思:有必要吗?是否可以取别的标本?能取到合格的标本吗?同时,我们要根据临床变化决定是否送检痰培养,也只有根据临床表现才能决定培养出的细菌是污染、定植或是感染。小伙伴们,在上面的病例中有哪些是不必要的送检呢?有哪些菌才是真正有意义的呢?欢迎在评论区留言!!

[本文图片来源于互联网,如有侵权请告知]
图文编辑:独白
审稿:赵静 孙庆芬
27 个评论
标本1应该是感染菌,标本23貌似是不必要的标本送检,那么后面的呢?到底是铜绿还是鲍曼?
标本1,合格,有感染指证,判为感染菌。后续用药有改善更说明了是感染菌;样本2.3的Ab是纯的,而且+++判为感染,这时应换药,最后样本4.5就不用送检了,但当样本2.3结果出来时大夫没有意识到感染菌由肺克转为了不动,所以导致他以后的送检,不知说得对与否,期待老师正确的分析与解答,谢谢
1,感染。2,3,定植。4,未注明标本采集时间,当时不太好判定,但后面调整抗菌药物有效,还是考虑鲍曼和/或铜绿是感染菌。5,定植。2,3,5为不必采的,但是5是转科后采的,很多医生因为“种种”原因都会给转科病人采个样。但是我们的临床病例往往没有这么典型跟完整,更不好判定。最后,求专家正解!!
标本1肺克感染,标本2.3.4.5鲍曼定植,标本4铜绿感染,标本5白念感染,
此病例用哌拉西林/他唑巴坦有效,停机后病情反复可以考虑是拔管后排痰不畅有关,这病例的治疗瑕疵是更换抗生素过于频繁。标本5之后的处理方法可以考虑抗生素降阶梯治疗甚至停用,如果病情有加重就加抗真菌治疗。
此病例用哌拉西林/他唑巴坦有效,停机后病情反复可以考虑是拔管后排痰不畅有关,这病例的治疗瑕疵是更换抗生素过于频繁。标本5之后的处理方法可以考虑抗生素降阶梯治疗甚至停用,如果病情有加重就加抗真菌治疗。